发布时间: 2026-03-04 17:21:06
2023年11月,《American Journal of Obstetrics & Gynecology》发表重磅研究,首次明确早孕期阴道出血联合孕6-7周超声测量指标,可精准分层不孕患者胚胎移植后的自然流产风险,为临床咨询和风险评估提供关键依据,填补了不孕人群早孕期出血预后评估的研究空白!
一、研究背景
请输入
在不孕患者中,约15%经临床确诊的妊娠最终发生自然流产。尽管自然流产会对患者的身心健康产生深远且持久的影响,但不孕女性自然流产的病程尚未得到明确阐释。阴道出血是辅助生殖技术助孕妊娠后的常见症状,但其预后价值仍未被充分认知。
二、数据来源
请输入
本研究为回顾性队列研究,纳入2017年1月-2019年12月威尔康奈尔医学中心接受自体胚胎移植并经超声证实单胎宫内妊娠的不孕患者共1858例,其中359例自然流产,1499例活产。研究纳入孕8周前出现阴道出血的患者,同时收集孕6周(妊娠6⁰⁄至6⁶⁄₇周)和孕7周(妊娠7⁰⁄₇至7⁶⁄₇周)的顶臀长(CRL)、胚胎心率(FHR)超声测量数据。
三、研究方法
请输入
采用改良泊松回归模型(校正年龄、胚胎移植日、胚胎植入前遗传学检测情况),计算相对风险(RR)及95%置信区间(CI),分析早孕期出血与超声指标联合对自然流产的预测价值;分别统计孕6周、孕7周超声指标正常/异常时,出血患者的自然流产发生率、阳性预测值;将主要结局定义为超声指标正常伴阴道出血时的自然流产发生情况,次要结局为出血合并头臀长异常、心率异常、二者均异常时的自然流产发生情况。
四、主要结果
请输入
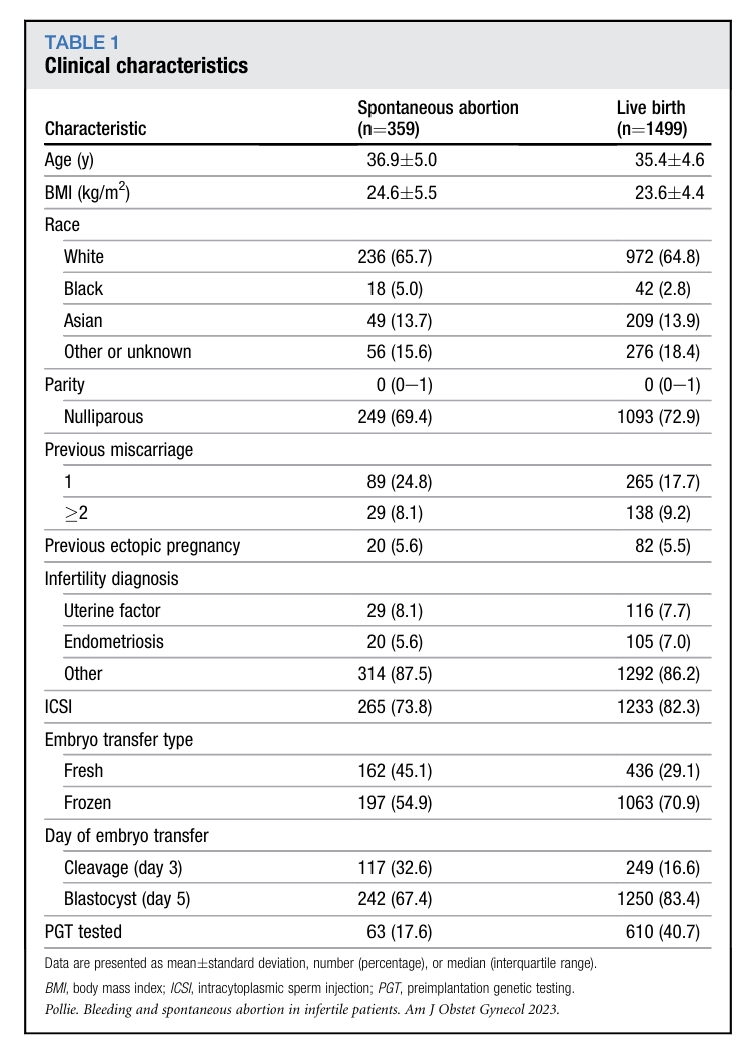
1. 研究人群基线特征
本研究共纳入1858例符合标准的患者,其中35例(19.3%)自然流产,1499 例(80.7%)活产,人口学特征见表1。自然流产组患者的平均年龄(36.9±5.岁)比活产组大1.5岁(35.4±4.6岁);自然流产组中移植植入前遗传学检测胚胎的患者比例更低(17.6% vs 40.7%),新鲜胚胎移植(45.1% vs 29.1%)和卵裂期胚胎移植(32.6% vs 16.6%)的比例更高。自然流产组中,有1次既往流产史的患者共89例(24.8%),活产组为265例(17.7%);自然流产组中,有≥2次既往自然流产史的患者共29例(8.1%),活产组为138例(9.2%)。
2. 整体出血情况
1858例患者中,315例(17.0%)至少出现1次阴道出血症状。其中,118例(37.5%)在孕6周前首次出现出血,117例(37.1%)在孕6周首次出现出血,80例(25.4%)在孕7周首次出现出血。
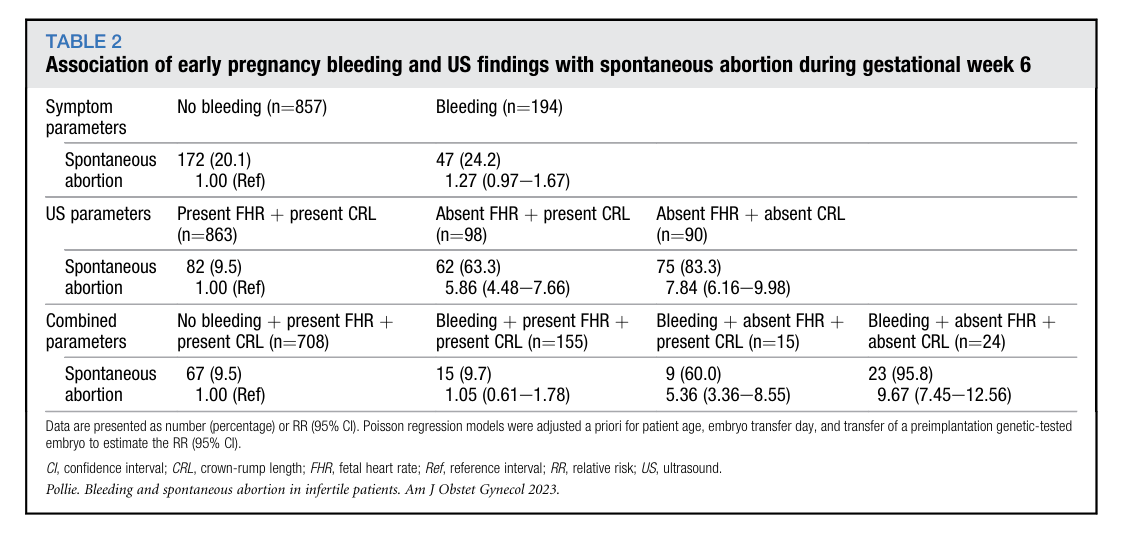
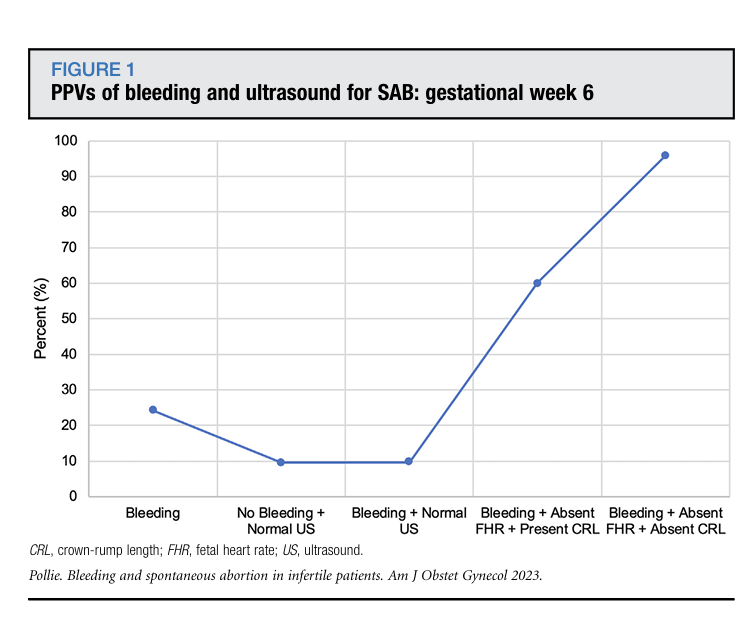
3. 孕6周
孕6周阴道出血合并超声指标预测自然流产的相对风险与阳性预测值见表2和图1。结合出血症状与超声指标分析,出血合并超声指标正常的患者,其自然流产风险与无出血且超声指标正常的患者相近(9.7% vs 9.5%,相对风险1.05,95%置信区间0.61~1.78);而出血合并胎儿心率缺失但胎儿极存在的患者,自然流产风险显著升高(60.0% vs 9.5%,相对风险5.36,95% 置信区间3.36~8.55);出血同时合并胎儿心率与顶臀长缺失的患者自然流产发生率最高,且差异具有统计学意义(95.8% vs 9.5%,相对风险9.67,95%置信区间7.45~12.56)。
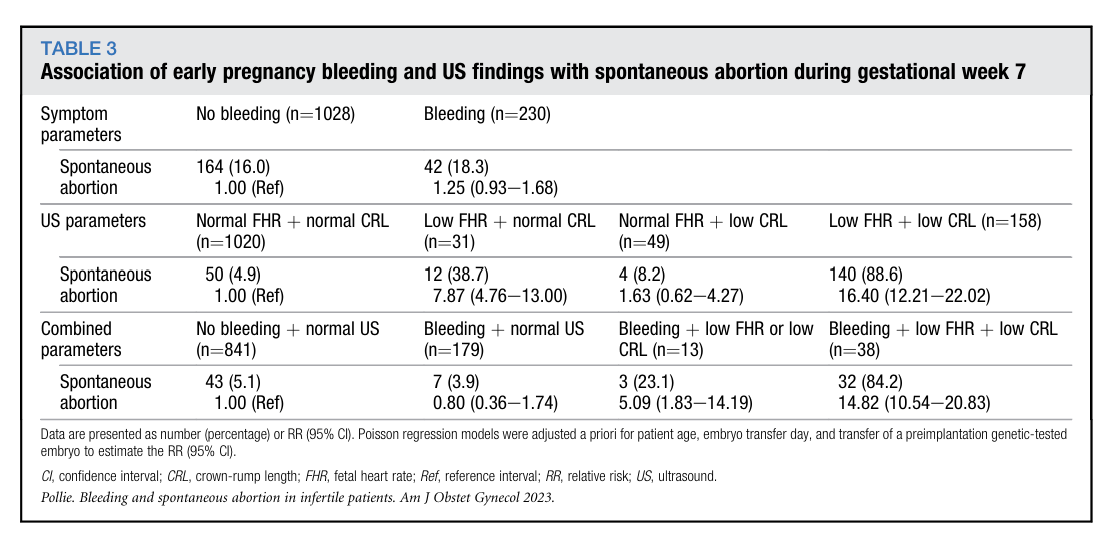
4. 孕7周
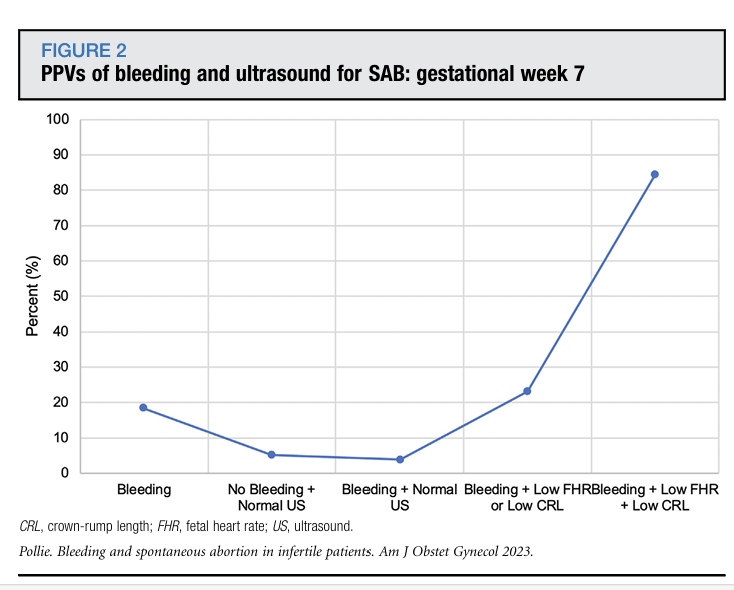
孕7周阴道出血合并超声指标预测自然流产的相对风险与阳性预测值见表3和图2。结合出血症状与超声指标分析,出血合并超声指标正常的患者,其自然流产风险未高于无出血且超声指标正常的患者(3.9% vs 5.1%,相对风险0.80,95%置信区间0.36~1.74);出血合并胎儿心率或顶臀长异常的患者,自然流产风险显著升高(23.1% vs 5.1%,相对风险5.09,95%置信区间1.83~14.19);出血同时合并胎儿心率与顶臀长均过低的患者自然流产风险最高,与无出血且超声指标正常的患者相比差异显著(84.2% vs 5.1%,相对风险14.82,95%置信区间10.54~20.83)。
五、文章小结
请输入
本研究首次系统阐明早孕期出血联合孕6-7周超声指标对不孕患者自然流产的风险评估价值,证实超声指标是判断不孕患者早孕期出血预后的核心依据:仅当出血合并顶臀长、胚胎心率等超声指标异常时,自然流产风险显著升高;而超声指标正常时,单纯早孕期阴道出血不会增加不孕患者的自然流产风险,且活产率不受影响。该研究为临床提供了可操作的不孕患者早孕期风险评估方案,对超声指标正常的出血患者,可明确予以预后安慰,减少其心理焦虑;对出血合并超声异常的患者,可提前进行风险预警和针对性咨询,优化辅助生殖术后的临床管理策略。未来需通过前瞻性研究进一步验证,并制定针对不孕人群的孕周特异性超声指标临界值,提升风险评估的精准性。